Am 21.09.2021 ist Welt-Alzheimertag und auch wir möchten uns aus kardiologischer Sicht dem Thema Demenz mit diesem Beitrag nähern.
Genauer gesagt geht es bei uns in der kardiologischen Praxis in dem Zusammenhang um die Erkennung von Risikofaktoren. Hierzu zählt das Vorhofflimmern, denn es birgt ein erhöhtes Risiko für eine Verschlechterung der kognitiven Funktion und für Demenz. „Genau hinsehen“ sind demnach für uns Schlüsselwörter, wenn es um das Auswerten von EKGs geht. Denn in EKGs wird ersichtlich, ob eine Patientin oder ein Patient an Vorhofflimmern leidet.
Was ist Vorhofflimmern?
Vorhofflimmern ist eine Form der Herzrhythmusstörung. Das Herz besitzt vier Hohlräume: den linken und rechten Vorhof sowie die linke und rechte Herzkammer. Bei einem gesunden Menschen schlagen die Vorhöfe im gleichen Rhythmus wie die Kammern.
Dieser regelmäßige Takt ermöglicht, dass das Herz kontinuierlich Blut durch den Körper pumpt und die Organe mit Sauerstoff und Nährstoffen versorgt. Beim Vorhofflimmern geraten das Herz und damit auch seine lebenswichtige Pumpfunktion „aus dem Takt“. Elektrische Störfelder, die den normalen Schlag des Herzens bilden, verhindern den regelmäßigen Sinusrhythmus. Die Vorhöfe schlagen unkontrolliert – sie beginnen zu flimmern.
Ein Teil der Patienten mit Vorhofflimmern spüren das Herzrasen als sehr schnellen, ungleichmäßigen Puls und fühlen sich bei Belastung erschöpft. Andere Patienten hingegen, merken nichts von ihrer Erkrankung, hier treten die Herzrhythmusstörungen meist anfallsartig (paroxysmal) in Episoden auf. Lässt sich der regelmäßige Herzrhythmus nicht wiederherstellen, leidet der Patient an dauerhaftem (permanentem) Vorhofflimmern.
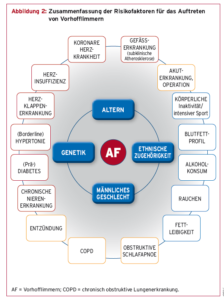
Unter anderem sind Bluthochdruck, Diabetes, eine koronare Herzkrankheit oder Herzklappen- und Herzmuskelerkrankungen Ursachen für Rhythmusstörungen.
Als Folge des Vorhofflimmerns fließt das Blut unregelmäßig. Es staut sich in den Vorhöfen, kann verklumpen und Blutgerinnsel bilden. Gefahr droht, wenn sich ein Gerinnsel löst und mit dem Blutstrom ins Gehirn wandert. Dort kann es Gefäße verschließen und einen Schlaganfall auslösen.
Vorhofflimmern und Demenz?
In einer Übersichtsarbeit aus dem Jahr 2017 berichten Dietzel et al. von Vorhofflimmern als Ursache einer vaskulär (= die Blutgefäße betreffend) kognitiven (= das Wahrnehmen, Denken, Erkennen betreffend) Beeinträchtigung.
Die Autor:innen berichten in ihrer Arbeit, dass Vorhofflimmern schätzungsweise 10 – 15% aller ischämischen (= schlecht bzw. nicht durchblutet) Schlaganfälle verursacht. Des Weiteren haben Schlaganfallpatienten mit Vorhofflimmern (unbehandelt) ein vergleichsweise hohes Risiko für einen erneuten ischämischen Schlaganfall. Anhand von Beobachtungsstudien mit serieller Bildgebung sei davon auszugehen, dass klinisch unbemerkte ischämische Schlaganfälle häufiger sind als klinisch manifeste Schlaganfälle und mit einem erhöhten Risiko für eine Demenz einhergehen.
Die Empfehlung zur Prophylaxe ist die leitliniengerechte Therapie des Vorhofflimmerns. Weiterhin sollte die kognitive Funktion von Patienten mit Vorhofflimmern in der klinischen Praxis Beachtung finden.
Eine internationale Gruppe von Experten um den Neurologen Prof. Hans-Christoph Diener aus Essen hat in einem Übersichtsartikel aus 2019 nochmals den gegenwärtigen Erkenntnisstand zum Thema Vorhofflimmern und kognitive Funktion zusammengefasst. Hierbei lieferten vor allem systematische MRT-Untersuchungen des Gehirns bei den über 1.700 Teilnehmer:innen der Studie Aufschluss über den Zusammenhang zwischen Vorhofflimmern und kognitiven Veränderungen.
Eine Assoziation von Vorhofflimmern mit einer Verschlechterung der kognitiven Funktion und mit Demenz ist demnach in epidemiologischen Studien wiederholt bestätigt worden. Diese Assoziation, die am stärksten in der Altersgruppe der unter 65-Jährigen war, gilt sowohl für die vaskuläre Demenz als auch für Alzheimer-Demenz. Nach Einschätzung von Diener und seinen Mitautoren reicht die Datenlage mittlerweile aus, um Vorhofflimmern als unabhängigen kardiovaskulären Risikofaktor für eine beschleunigte kognitive Verschlechterung und Demenz einzustufen.
Fazit
Wir möchten, gemeinsam mit Ihnen „genau hinsehen“. Nicht erst bei Demenz, sondern schon vorher und empfehlen bei Vorsorgen und Routineuntersuchungen die Durchführung von EKGs als diagnostisches Mittel, um Vorhofflimmern frühzeitig zu erkennen und zu behandeln.
Quellen:
Dietzel et al., 2017: Vorhofflimmern als Risikofaktor für eine Demenz verfügbar auf: https://www.thieme-connect.de/products/ejournals/html/10.1055/s-0043-121631 (letzter Zugriff am 20.09.2021)
Overbeck, 2019: „Vorhofflimmern und kognitiver Abbau/Demenz: Was passiert da im Gehirn?“ verfügbar auf: https://www.kardiologie.org/vorhofflimmern/vorhofflimmern-und-kognitiver-abbau-demenz–was-passiert-da-im-g/16529142 (letzter Zugriff am 20.09.2021)
Abbildung aus „ESC Pocket Guidelines – Diagnose und Behandlung von Vorhofflimmern“, herausgegeben von der European Society of Cardiology und der Deutschen Gesellschaft für Kardiologie, Version 2020, Börm Bruckmeier Verlag
Pusteblumen-Foto: pixabay.com

